En el Real Decreto de Estado de Alarma promulgado por el Gobierno, establece a las Tintorerías como Servicios de primera necesidad, alegando la supuesta capacidad de estos establecimientos para luchar contra la propagación y eliminación del Virus COVID-19, que tiene confinado a la mitad de los paises del mundo.
Leido esto cualquier persona puede entender que sí, que nuestros establecimientos estan capacitados para atacar y vencer al virus, pero, ¿es esto realmente cierto?
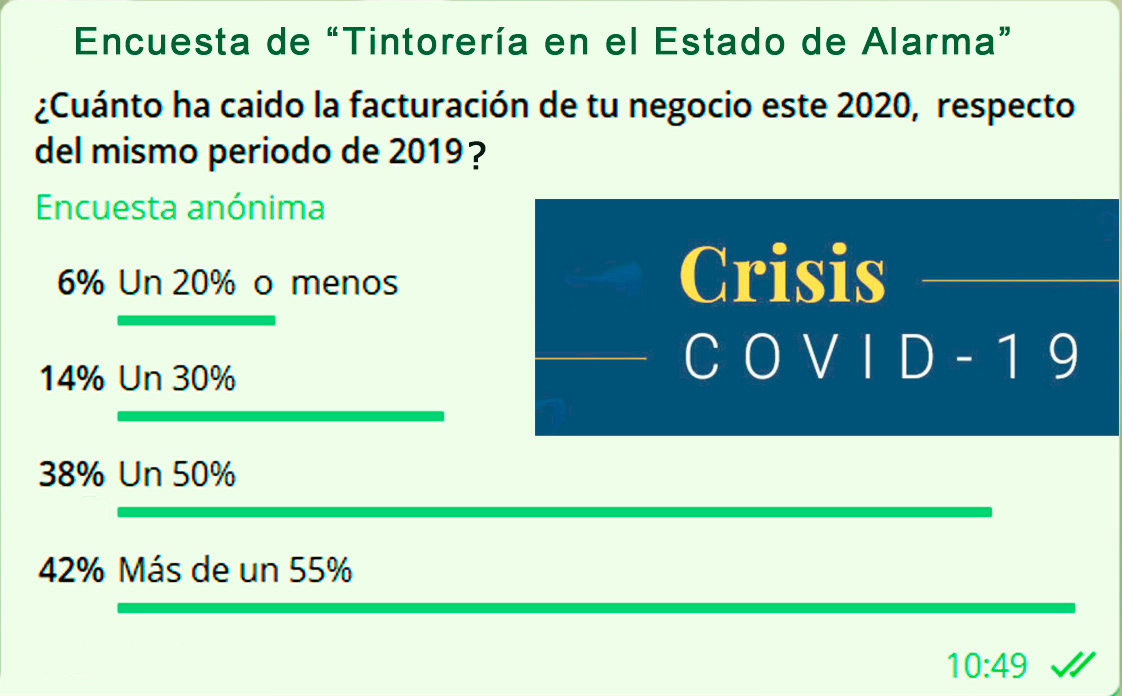
Todos conocemos el gran debate que estamos librando estos dias, sobre si deben permanecer abiertas las tintorerías, o si por el contrario el gobierno deberia decretar su cierre como ha efectuado con el resto del pequeño comercio, medida basada en el argumento de que la afluencia de personas a los comercios contribuye a la propagación del virus y por ello han de cerrar.
Pero al parecer, ahora resulta que las tintorerías no propagamos el virus, sino que lo eliminamos. Como el sentido común nos dicta,a la mayoría de nosotros, la asertación anterior es una auténtica irresponsabilidad. Los establecimientos de Tintorería y pequeñas lavanderías sin barrera sanitaria que permanecen abiertos, están incurriendo en una gravísima negligencia sanitaria, y además de estar poniendo en riesgo la salud de sus clientes, estan atentando directamente contra la salud de sus operarios y trabajadores.
¿Realmente piensan y se autoconvencen que con un par de guantes, una mascarilla y un spary de no saben que producto están combatiendo el virus?
O simplemente les mueve el interés de beneficiarse, aprovecharse y lucrarse de una situación dramática y de una pandemia que está azotando sin piedad a la población de multitud de paises.
Tampoco convence el argumento que se atreven a esgrimir algunas de ellas cuando afirman que lo hacen por solidaridad, por ayudar.
Si una tintorería no está preparada y capacitada para eliminar efectivamente todo foco de contaminación virica que entra en su establecimiento, entonces su actuación no es solidaria ni altruista, sino interesada.
Ahora va a resultar, que todo el personal sanitario que esta luchando contra el virus, con todos su conocimientos, medios y preparación, no pueden evitar resultar contaminados, y en cambio los tintoreros son como supermanes, 'el virus no puede con ellos¡ ¿Es que no se dan cuenta de lo peligroso de sus actuaciones?
Y para ilustrar todo lo que os hemos expuesto, a continuación os incluimos una pequeña pero útil introducción, para efectuar un acercamiento a lo que deberíamos entender como Esterilización, Desinfección y Antisepsia.
ESTERILIZACION: es el proceso mediante el cual se alcanza la muerte de todas las formas de vida microbianas, incluyendo bacterias y sus formas esporuladas altamente resistentes, hongos y sus esporos, y virus. Se entiende por muerte, la pérdida irreversible de la capacidad reproductiva del microorganismo. (¿deberían estar incluidos dentro de esta definición la eliminación de estructuras como los priones?)
Se trata de un término absoluto, donde un objeto está estéril o no lo está, sin rangos intermedios.
DESINFECCION: en este proceso se eliminan los agentes patógenos reconocidos, pero no necesariamente todas las formas de vida microbianas.
Es un término relativo, donde existen diversos niveles de desinfección, desde una esterilización química, a una mínima reducción del número de microorganismos contaminantes. Estos procedimientos se aplican únicamente a objetos inanimados.
ANTISEPSIA: es el proceso que por su baja toxicidad, se utiliza para la destrucción de microorganismos presentes sobre la superficie cutáneo-mucosa. Este término tampoco implica la destrucción de todas las formas de vida.
Existen agentes como los alcoholes que son antisépticos y desinfectantes a la vez.
Dado que el tema que se está abordando es: métodos para controlar o destruir distintas poblaciones bacterianas; es necesario saber previamente la cinética de dicha destrucción, es decir de que modo muere una población, y que parámetros inciden sobre este efecto.
CINETICA DE DESTRUCCION DE LAS POBLACIONES BACTERIANAS
Cuando una población bacteriana es expuesta a un agente letal físico o químico, se produce una progresiva reducción del número de sobrevivientes, de modo que la curva que representa el número de sobrevivientes en función del tiempo, tiene forma exponencial decreciente (Fig. 1A)
Si graficamos la curva en una escala semilogarítmica, obtenemos una recta como la de la Fig. 1B. En la misma, la pendiente (negativa) representa la velocidad de muerte de la población. Resulta claro que cuanto mayor sea el valor absoluto de la pendiente, los microorganismos morirán más rápido.
Este comportamiento debe tenerse presente siempre, más aún en las técnicas de esterilización, donde el tiempo de exposición al agente es fundamental para alcanzar el objetivo buscado.
El efecto letal de un agente (por Ej.: el fenol) cambia en relación a las distintas cepas, incluso dentro de una misma especie bacteriana.
Existen además un conjunto de condiciones fundamentalmente ambientales que afectan la cinética de destrucción.
Dentro de estos se encuentran:
1) concentración del agente
2) tiempo de exposición
3) pH del medio
4) temperatura
5) presencia de materiales extraños
6) resistencia propia del microorganismo
7) número inicial de la población
1. Concentración del agente:
Si bien este aspecto varía según el desinfectante y el microorganismo, existe una relación inversamente proporcional entre concentración y tiempo de exposición. A mayores concentraciones de desinfectante, menor es el tiempo de exposición para conseguir el mismo efecto. También se modifica la cinética de muerte, como lo muestra el cambio de forma en la curva de sobrevivientes-tiempo, que se transforma muchas veces de exponencial a altas concentraciones
En estos casos existe un tiempo inicial de muerte muy lento que luego se acelera para volver a decaer al final.
Este factor es tan crítico, que se sabe que concentraciones mínimas de casi cualquier desinfectante no solo no elimina los microorganismos sino que permiten su desarrollo.
2. Tiempo de exposición:
Dada una concentración de desinfectante, existe un tiempo mínimo de acción que hay que respetar para conseguir el efecto buscado. Para dar una idea gráfica de esto, en la Fig. 3 se representa el porcentaje de reducción de la flora bacteriana residente en piel de brazos y manos en función del tiempo, para diferentes antisép-ticos de uso más o menos común.
3. Ph:
Entre otras cosas determina el grado de ionización del agente, siendo en general la forma no disociada la que atraviesa mejor las paredes del microorganismo.
4. Temperatura:
El aumento de la temperatura aumenta el poder bactericida del agente, siempre que no lo desnaturalice. Así para temperaturas bajas, por lo general, por cada 10ºC de incremento de esta, la tasa de mortalidad se duplica.
5. Presencia de materiales extraños:
La presencia de materia orgánica, por ej. mucus, pus, sangre, heces, etc. influyen negativamente en la actividad de muchos desinfectantes, incluso llegando a inactivarlos.
Por lo general forman cubiertas que impiden el contacto microorganismo-desinfectante, o se combinan con el agente formando compuestos inertes o menos activos, etc. Por esto es esencial un buen lavado de la superficie, antes de intentar un proceso de desinfección o esterilización.
Además el lavado y arrastre también disminuye la población de microorganismos sobre la cual actúa el agente contribuyendo a una más rápida destrucción
6. Resistencia innata de los microorganismos:
La eficacia de cada agente depende también de las propiedades características de cada microorganismo contra el cual se lo está aplicando.
Así el tipo de pared, la presencia de esporos, la fase de desarrollo, etc., modifican la resistencia.
Dentro de las formas vegetativas, es el género Micobacterium el más resistente. Luego dentro de los Gram (+) se destacan Staphyilococcus y Enterococcus. Dentro de los Gram(-) Pseudomona, Klebsiella, Enterobacter, y Serratia son los más resistentes. Son estos microorganismos (cocos Gram (+) y bacilos Gram (-), los más frecuentes causantes de epidemias intrahospitalarias debido en primer lugar a no practicar el lavado de manos tantas veces como sea necesario y en segundo lugar (por lejos) a la mala utilización de desinfectantes y antisépticos.
7) número inicial de la población
Finalmente el número de la población bacteriana inicial es importante, porque a mayor número de microorganismos, mayor deberá ser la concentración del agente y su tiempo de exposición al mismo.
En este punto al igual que en la remoción de materiales extraños, toma fundamental relevancia el lavado de manos, donde por arrastre se consigue una disminución importante de la flora normal transitoria, mejorando así las condiciones de utilización del agente a utilizar.
A continuación iremos viendo progresivamente, el lavado de manos, y la utilización de antisépticos, desinfectantes, hasta llegar finalmente a la esterilización, primero química y luego química y física.
LAS "CRUZADAS" BACTERIANAS
Como se recordará, las bacterias tienen un "aparato locomotor" constituido fundamentalmente por flagelos, que les permiten movilizarse en medios líquidos pero no a través de superficies sólidas o vías aéreas.
Por lo tanto para que estos microorganismos "ávidos de colonización y conquista" puedan trasladarse de un lugar (o una persona) a otro(a) necesitan de un vehículo, de un transportador, de un "vector mecánico". Algunas veces (pero no la mayoría) las gotitas de pflugge cumplen con este cometido.
Sin embargo, a nivel mundial los hospitales universitarios presentan un índice de morbi-mortalidad superior (sobre todo causado por infecciones intrahospitalarias) que los hospitales no universitarios (ver Capítulo Infecciones Intrahospitalarias).
Cuando los estudiantes arriban al hospital, ya sea durante el pasaje por las clínicas, o las guardias; su avidez por tocar, palpar y tactar, unido en ocasiones a la mala distribución de las canillas o lo inapropiado de los jabones y en el peor de los casos a la falta de ejemplo del médico responsable del servicio, se les ofrece a los microorganismos uno de los más efectivos y trágicos "vectores": nuestras manos.
De esta forma estos microconquistadores de mil batallas (que muchas veces han adquirido resistencia tanto a desinfectantes como a antibióticos), pueden llegar por intermedio del estudiante, a otros pacientes, que en general presentan distinto grado de inmunocompromiso y nivel mas alto de exposición.
Esto provoca que muchas infecciones oportunistas (por Ej.: las causadas por P.aeruginosa) den origen a verdaderas epidemias a nivel intrahospitalario.
Existe una medida sencilla, rápida y barata para evitar esta diseminación de microorganismos:
EL LAVADO DE MANOS.
Para fundamentar la efectividad de tan simple medida, recordaremos algunos conceptos de flora normal.
Existen dos tipos de flora: la flora residente, compuesta por microorganismos adaptados a cada nicho ecológico en particular, capaz de unirse a los receptores cutáneomucosos de la zona, instalarse y multiplicarse en los mismos, permaneciendo allí por largo tiempo y desarrollando una relación de comensalismo o mutualismo con el huésped. No es sobre esta que actúa fundamentalmente el lavado de manos rutinario, ni es la gran responsable de colonizaciones cruzadas dentro del hospital.
La flora transitoria, incluye microorganismos que llegan adheridos a deshechos orgánicos, que se depositan sobre la superficie cutáneo-mucosa pero no están necesariamente adaptados a las condiciones ambientales zonales, no se unen a los receptores, ni son capaces de sobrevivir en el lugar en forma prolongada.
Estos son los principales causantes de dichas infecciones intrahospitalarias y el blanco fundamental del lavado de manos, que por el arrastre del agua y la acción del jabón reduce eficientemente esta flora.
Pero no todos los procedimientos requieren las mismas exigencias con respecto a las técnicas de lavado.
Así para un contacto rutinario como tomar la presión, auscultar, etc. basta con un lavado vigoroso durante 10" con agua y jabón. En otros casos deberá agregarse el uso de algún antiséptico, como ser:
- antes de realizar procedimientos invasivos (aunque se utilicen guantes estériles);
- antes y después del contacto con heridas quirúrgicas o traumáticas;
- antes del contacto con pacientes especialmente susceptibles (por Ej.: inmunodeprimidos y recién nacidos);
- luego de entrar en contacto con una fuente contaminada, como puede ser un paciente infectado o sus secreciones;
- antes y después del contacto con un paciente de CTI;
- antes de cualquier procedimiento quirúrgico.
TECNICA DEL LAVADO DE MANOS
- Remoción de alhajas (anillos, pulseras, etc.).
- Lavado vigoroso con agua y jabón durante 10" y enjuagado con agua corriente. Para un contacto rutinario basta con estos dos pasos. Tras secarse con papel, se cierra la canilla con el mismo. Para un procedimiento invasio-quirúrgico, se agrega además:
- Cepillado de uñas (reservorio importante de microorganismos).
- Cepillado de piel de manos y antebrazos (se remueve así la flora transitoria y parte de la residente)
- Enjuague abundante con agua corriente (tener precaución con los restos de jabón, que de quedar pueden inactivar los antisépticos).
- Aplicación de un antiséptico (los más utilizados son: alcohol al 70%, iodóforos, alcohol iodado al 0.5% y Clorohexidina al 4%)
Corresponde ahora ingresar en el estudio de las propiedades de los antisépticos y desinfectantes mas comúnmente utilizados.
CLASIFICACION DE LOS DESINFECTANTES
Para este ordenamiento no nos basaremos en su composición química sino en dos criterios diferentes:
1. el rango de actividad y efectividad sobre los microorganismos (nivel de desinfectante);
2. según su mecanismo de acción. Trataremos de jerarquizar el primer punto, ya que en la práctica es el criterio fundamental para escoger un desinfectante.
AGENTES ANTIMICROBIANOS QUIMICOS (DESINFECTANTES Y ANTISEPTICOS)
INTRODUCCION:
los desinfectantes (que los separamos de los antisépticos por no utilizarse en piel y mucosas), también se diferencian de los ATBs
Antibióticos
- Pueden aplicarse sobre piel, mucosa y el medio interno
- Tienden a ser selectivos para las células procariotas no actuando sobre eucariotas
- Actúan sobre microorganismos en multiplicación activa ya que interfieren con algún paso metabólico.
- Se necesitan pequeñas cantidades para obtener el efecto deseado.
- Actúan específicamente sobre bacterias y no sobre hongos virus u otros microorganismos
Desinfectantes y Antisépticos
- No pueden utilizarse en el medio interno y los desinfectantes ni siquiera sobre piel o mucosas
- No poseen selectividad, actuando sobre células procariotas y eucariotas, razón por la cual no pueden usarse sobre el medio interno.
- Actúan sobre microorganismos en cualquier estadio metabólico (en multiplicación o no).
- Se necesitan mayores concentraciones que los ATBs para conseguir el efecto.
- Son tóxicos para muchos tipos e micro- organismos, por ej.: hongos, virus, etc.
NIVEL DE LOS DESINFECTANTES:
Estos son clasificados en tres niveles (alto, mediano y bajo), según la intencidad de su actividad sobre bacterias y esporos, virus (lipídicos y no lipídicos), hongos y sus esporos, etc.
A. Desinfectantes de alto nivel:
Se caracterizan por actuar inclusive sobre los esporos bacterianos (forma más resistentes dentro de los microorganismos), produciendo una esterilización química si el tiempo de acción es el adecuado.
Se utilizan sobre instrumentos médicos o quirúrgicos termosensibles.
Son rápidamente efectivos sobre bacterias no esporuladas. Por lo general el número de esporos en el material a desinfectar es insignificante, por lo que la esterilización es rápida.
Dentro de este grupo se encuentran:
- Oxido de Etileno
- II. Formaldehído al 8% en alcohol 70%
- III. Glutaraldehído al 2%
- IV. Peróxido de Hidrógeno
Todos estos son desinfectantes estrictos, no pudiéndose usar como antisépticos.
B. Desinfectantes de mediano nivel:
Si bien no destruyen esporos, si lo hacen con gérmenes tipo: M.tuberculosis, hongos y virus no lipídicos.
Algunos agentes son:
- Compuestos clorados (por ej.: hipoclorito de sodio)
- II. Compuestos iodados (iodóforos y alcohol iodado)
- III. Compuestos fenólicos
- IV. Alcoholes
- V. Clorohexidina
La mayoría de estos son utilizados como desinfectantes y antisépticos.
C. Desinfectantes de bajo nivel:
Son aquellos que actuando durante un tiempo razonable, no destruyen esporos, ni Micobacterium, ni virus no lipídicos por Ej.:
- Compuestos de Amonio cuaternario
En la práctica estos compuestos se utilizan para la limpieza doméstica mientras que están prácticamente en desuso en los hospitales y laboratorios debido al empleo de tácticas más agresivas para la desinfección.
La selección del agente o el procedimiento a utilizar depende en gran parte de las características del objeto, y de la probabilidad que tiene éste de producir una infección si es utilizado estando contaminado.
Se clasifican así en elementos crítico, semicrítico y no crítico.
El nivel y tipo de desinfección que deberá lograrse, va a depender de la categoría a la que pertenezca el objeto, su naturaleza y su forma de uso.